مقدمه
زگیل تناسلی که با نام علمی HPV (ویروس پاپیلومای انسانی) شناخته میشود، یکی از شایعترین عفونتهای منتقله از طریق تماس جنسی است. این ویروس بیش از ۱۰۰ نوع مختلف دارد که برخی از آنها کمخطر بوده و باعث ضایعات پوستی یا مخاطی میشوند و برخی دیگر با ریسک بالای سرطان، از جمله سرطان دهانه رحم در زنان، مرتبط هستند. شناسایی زگیل تناسلی اهمیت بالینی بالایی دارد، زیرا بسیاری از عفونتهای HPV بدون علامت هستند و فرد میتواند ناقل بدون اطلاع باشد.
ویروس HPV عمدتاً از طریق تماس پوست با پوست منتقل میشود و شایعترین مسیر انتقال آن، فعالیتهای جنسی شامل واژینال، مقعدی و دهانی است. با این حال، تحقیقات نشان دادهاند که انتقال غیرجنسی نیز امکانپذیر است؛ تماس با وسایل آلوده، حوله مشترک و حتی انتقال از مادر به نوزاد هنگام زایمان از جمله مسیرهای شناختهشده هستند. از آنجا که این ویروس میتواند بدون ایجاد علائم آشکار، در بدن حضور داشته باشد، آگاهی و پیشگیری نقش حیاتی در کنترل شیوع آن دارد.
این بخش به ویژه برای دانشجویان پزشکی و پرستاری، پزشکان عمومی، متخصصین زنان و مشاوران سلامت جنسی اهمیت دارد تا با دید علمی و بالینی به مسئله نگاه کنند و مخاطبان عمومی نیز بتوانند آگاهی لازم در مورد HPV و عوارض بالقوه آن را کسب کنند.
بخش 1: راههای انتقال زگیل تناسلی
انتقال زگیل تناسلی یا ویروس پاپیلومای انسانی (HPV) موضوعی است که هم جنبه بالینی و هم پیشگیری عمومی دارد. اگرچه رایجترین مسیر انتقال، فعالیتهای جنسی است، اما مطالعات علمی نشان دادهاند که این ویروس میتواند از طریق تماس غیرجنسی نیز منتقل شود. درک دقیق مسیرهای انتقال، به ویژه برای دانشجویان پزشکی، پزشکان و مشاوران سلامت جنسی، اهمیت بالایی دارد، زیرا باعث پیشگیری مؤثر و کاهش شیوع HPV میشود.
انتقال از طریق فعالیتهای جنسی
شایعترین و شناختهشدهترین مسیر انتقال HPV، فعالیتهای جنسی است. ویروس میتواند از طریق تماس پوست با پوست در طول رابطه واژینال، مقعدی یا دهانی منتقل شود. حتی در مواردی که هیچ ضایعه قابل مشاهدهای وجود نداشته باشد، ویروس قادر به انتقال است. مطالعات PubMed نشان میدهد که بیش از ۷۰٪ افراد فعال جنسی در طول زندگی خود حداقل یک بار در معرض HPV قرار میگیرند.
عوامل موثر در افزایش احتمال انتقال شامل تعداد شریک جنسی، سن، سیستم ایمنی فرد و استفاده از روشهای محافظتی است. استفاده از کاندوم میتواند ریسک انتقال را کاهش دهد، اما نمیتواند آن را به صفر برساند، زیرا تماس پوست با پوست در نواحی محافظتنشده همچنان ممکن است باعث انتقال شود.
انتقال غیرجنسی و تماس پوستی
مطالعات نشان میدهد که انتقال HPV بدون رابطه جنسی نیز امکانپذیر است، هرچند کمتر شایع است. این مسیر شامل تماس مستقیم پوست یا مخاط با فرد آلوده یا با اشیاء و سطوح آلوده میشود. به عنوان مثال:
- استفاده مشترک از حوله، لباس یا وسایل شخصی آلوده
- تماس پوستی با ضایعات HPV، حتی در غیاب رابطه جنسی
- انتقال در محیطهای پزشکی یا آرایشی بدون رعایت استانداردهای بهداشتی
اگرچه احتمال انتقال از طریق این مسیرها کمتر از انتقال جنسی است، اما افراد باید از اشتراکگذاری وسایل شخصی خودداری کرده و به بهداشت فردی توجه کنند.
انتقال از مادر به نوزاد
یکی دیگر از مسیرهای شناختهشده انتقال HPV، انتقال از مادر به نوزاد در زمان زایمان است. این حالت، که به نام انتقال مادر-نوزاد شناخته میشود، ممکن است باعث عفونتهای تنفسی یا ضایعات پوستی در نوزاد شود. این نوع انتقال به ویژه در مواردی که مادر دارای ضایعات فعال زگیل تناسلی باشد، شایعتر است.
مطالعات نشان دادهاند که میزان انتقال در مادرانی که واکسینه نشدهاند و دارای ضایعات فعال هستند، بالاتر است. این یافتهها اهمیت واکسیناسیون پیش از بارداری و بررسی بالینی دقیق را برجسته میکند.
نقش سیستم ایمنی در انتقال ویروس
سیستم ایمنی بدن نقش کلیدی در کنترل و محدود کردن انتشار HPV دارد. افرادی که سیستم ایمنی ضعیفی دارند، مانند بیماران مبتلا به HIV یا افرادی که داروهای سرکوبکننده سیستم ایمنی مصرف میکنند، بیشتر در معرض انتقال و عود زگیل تناسلی قرار دارند.
تحقیقات نشان دادهاند که ویروس HPV میتواند حتی در افراد بدون علائم بالینی پایدار بماند و در شرایط کاهش ایمنی فعال شود. بنابراین، مدیریت سلامت سیستم ایمنی، واکسیناسیون و پیگیری منظم، بخش مهمی از پیشگیری و کنترل انتقال است.
راهکارهای کاهش انتقال زگیل تناسلی
برای کاهش ریسک انتقال HPV، اقدامات زیر توصیه میشود:
- استفاده صحیح از کاندوم و محافظت در طول فعالیت جنسی
- واکسیناسیون HPV برای نوجوانان و بزرگسالان واجد شرایط
- پرهیز از اشتراک وسایل شخصی مانند حوله و لباس
- پایش منظم پزشکی و انجام تستهای HPV در افراد پرخطر
- توجه ویژه به بهداشت فردی و آگاهی در مورد ضایعات پوستی مشکوک
این اقدامات نه تنها انتقال جنسی، بلکه انتقال غیرجنسی را نیز به حداقل میرساند و نقش مهمی در پیشگیری از عوارض بلندمدت HPV، از جمله سرطانها، دارد.
بخش 2: تشخیص و علائم بالینی زگیل تناسلی
تشخیص زگیل تناسلی (HPV) بخش مهمی از مدیریت بالینی این بیماری است و برای پیشگیری از عوارض بلندمدت، از جمله سرطانهای مرتبط، ضروری محسوب میشود. تشخیص دقیق میتواند روند درمان و پیگیری بیماران را بهبود بخشد و همچنین به پیشگیری از انتقال ویروس به دیگران کمک کند. این بخش به بررسی علائم بالینی، روشهای تشخیصی و نقش تکنولوژیهای نوین پزشکی میپردازد.
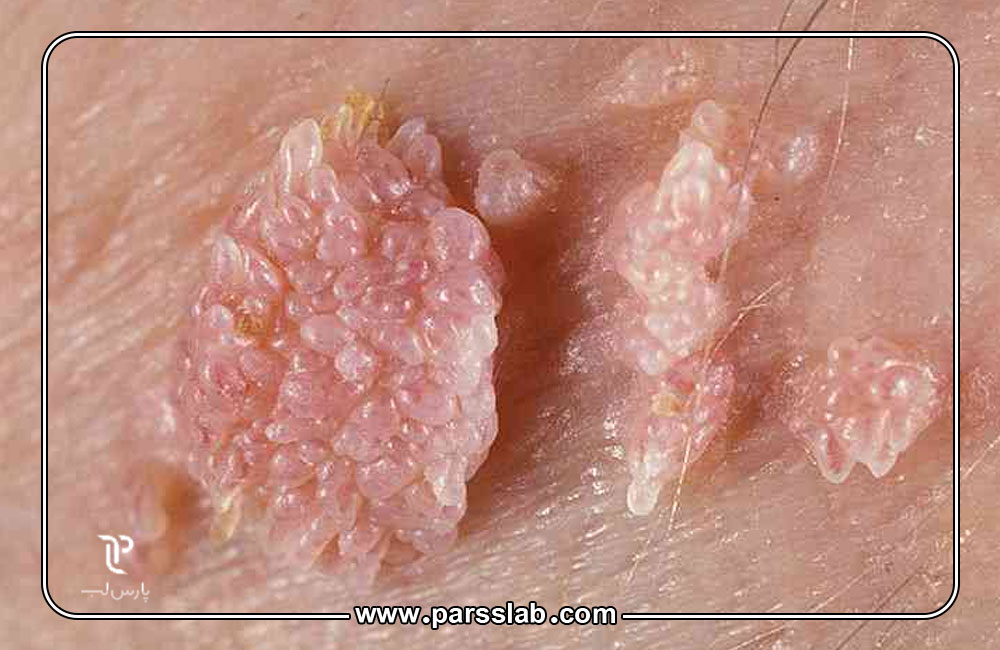
علائم بالینی زگیل تناسلی
زگیلهای تناسلی معمولاً به صورت ضایعات کوچک، نرم و گوشتی رنگ در ناحیه تناسلی ظاهر میشوند. این ضایعات میتوانند به صورت منفرد یا خوشهای باشند و اندازه آنها از چند میلیمتر تا چند سانتیمتر متغیر است. در مردان، ضایعات معمولاً بر روی آلت تناسلی، کیسه بیضه یا اطراف مقعد مشاهده میشوند، در حالی که در زنان، بیشتر روی واژن، دهانه رحم، اطراف مقعد و فرج دیده میشوند.
بسیاری از بیماران ممکن است هیچ علامتی نداشته باشند و تنها با تستهای بالینی و آزمایشگاهی HPV شناسایی شوند. برخی دیگر ممکن است احساس خارش، سوزش یا خونریزی خفیف داشته باشند. این تنوع علائم اهمیت غربالگری منظم و بررسی بالینی دقیق را نشان میدهد.
تستهای آزمایشگاهی و تشخیصی
تشخیص دقیق HPV به کمک تستهای آزمایشگاهی امکانپذیر است. رایجترین روشها شامل:
- پاپ اسمیر و کولپوسکوپی:
- در زنان، پاپ اسمیر میتواند ضایعات پیشسرطانی را تشخیص دهد. کولپوسکوپی، معاینه دقیقتر با بزرگنمایی است که به شناسایی ضایعات کوچک کمک میکند.
- تست HPV DNA:
- این روش قادر است وجود DNA ویروس HPV را در سلولهای دهانه رحم یا ناحیه تناسلی تشخیص دهد و تعیین نوع ویروس را نیز ممکن میسازد.
- بیوپسی:
- در موارد مشکوک یا ضایعات مقاوم به درمان، نمونهبرداری بافتی انجام میشود تا وجود HPV و تغییرات پیشسرطانی یا سرطانی تأیید شود.
تستها باید توسط پزشک متخصص انجام شوند و نتایج آنها برای برنامهریزی درمان و پیشگیری از انتقال به دیگران استفاده شود.
تشخیص در مردان و زنان
تشخیص HPV در مردان معمولاً چالشبرانگیزتر است، زیرا ضایعات کوچک و بدون علامت ممکن است دیده نشوند. معاینه دقیق آلت تناسلی، کیسه بیضه و اطراف مقعد، به همراه تستهای مولکولی، به تشخیص کمک میکند.
در زنان، غربالگری منظم با پاپ اسمیر و تست HPV DNA به شناسایی ضایعات قبل از پیشرفت به سرطان کمک میکند. تشخیص زودهنگام نه تنها درمان را آسانتر میکند، بلکه انتقال ویروس به شریک جنسی و فرزند را کاهش میدهد.
اهمیت تشخیص زودهنگام و پیگیری بالینی
تشخیص زودهنگام HPV و ضایعات ناشی از آن، امکان درمان مؤثر و پیشگیری از عوارض بلندمدت را فراهم میکند. بیماران باید بعد از تشخیص، تحت پیگیری منظم قرار گیرند و از درمانهای مناسب، از جمله کرایوتراپی، لیزر و داروهای موضعی، بهرهمند شوند.
همچنین، آموزش بیماران در مورد روشهای پیشگیری از انتقال غیرجنسی و رعایت بهداشت شخصی ضروری است. پزشکان و مشاوران سلامت جنسی نقش مهمی در ارائه اطلاعات علمی، کاهش اضطراب و افزایش رعایت دستورالعملهای پیشگیری دارند.
بخش 3:پیشگیری و درمان زگیل تناسلی
پیشگیری و درمان زگیل تناسلی (HPV) بخش حیاتی مدیریت بالینی این ویروس است و نقش مهمی در کاهش شیوع و عوارض بلندمدت آن دارد. این بخش به بررسی روشهای پیشگیری، درمانهای بالینی و اهمیت مدیریت غیرجنسی انتقال ویروس میپردازد.
پیشگیری از انتقال زگیل تناسلی
پیشگیری از زگیل تناسلی شامل اقدامات فردی، بالینی و جمعی است:
- واکسیناسیون HPV:
- واکسن HPV از جمله موثرترین روشهای پیشگیری است و انواع پرخطر و کمخطر ویروس را پوشش میدهد.
- توصیه میشود نوجوانان قبل از شروع فعالیت جنسی واکسینه شوند، اما بزرگسالان نیز در گروههای پرخطر میتوانند بهرهمند شوند.
- استفاده از کاندوم:
- استفاده صحیح و مداوم از کاندوم در طول فعالیت جنسی میتواند ریسک انتقال را کاهش دهد.
- با این حال، تماس پوست با پوست در نواحی محافظت نشده همچنان ممکن است باعث انتقال شود.
- بهداشت شخصی و عدم اشتراک وسایل:
- عدم استفاده مشترک از حوله، لباس یا وسایل شخصی دیگر، کاهش تماس پوستی با نواحی آلوده و رعایت بهداشت فردی اهمیت ویژهای دارد.
- آگاهی و آموزش:
- آگاهیبخشی به نوجوانان، بزرگسالان و خانوادهها در مورد مسیرهای انتقال جنسی و غیرجنسی و روشهای پیشگیری، نقش کلیدی در کاهش شیوع HPV دارد.
درمان ضایعات پوستی و مخاطی
درمان زگیل تناسلی بسته به شدت ضایعات و محل آنها متفاوت است. روشهای رایج شامل:
- کرایوتراپی (فریز کردن ضایعات):
- استفاده از نیتروژن مایع برای تخریب بافت آلوده.
- روش سرپایی و مؤثر، مخصوصاً برای ضایعات کوچک و سطحی.
- لیزر درمانی:
- استفاده از لیزر CO2 برای حذف ضایعات مقاوم یا گسترده.
- مناسب برای ضایعاتی که درمانهای موضعی و کرایوتراپی نتیجهبخش نبودهاند.
- داروهای موضعی:
- شامل پودوفیلوکس، ایمیکویمود و دیگر کرمها که سیستم ایمنی محلی را فعال میکنند.
- استفاده طولانیمدت و تحت نظر پزشک توصیه میشود تا اثربخشی به حداکثر برسد.
مدیریت انتقال غیرجنسی
علاوه بر درمان، مدیریت انتقال غیرجنسی اهمیت دارد. بیماران و خانوادهها باید به نکات زیر توجه کنند:
- عدم اشتراک وسایل شخصی مانند حوله، لباس یا تجهیزات ورزشی
- شستوشوی دستها و رعایت بهداشت محیطی
- پوشاندن ضایعات در محیطهای عمومی و بیمارستانی
- مشاوره و آموزش در مورد مسیرهای غیرجنسی انتقال HPV
این اقدامات باعث کاهش شیوع ویروس در محیطهای خانوادگی و عمومی میشود و به کنترل عفونت کمک میکند.
پیگیری و درمان بلندمدت
پیگیری بیماران پس از درمان اهمیت بالایی دارد:
- ضایعات ممکن است دوباره ظاهر شوند، به ویژه در افرادی که سیستم ایمنی ضعیف دارند.
- تستهای منظم HPV و معاینات بالینی به شناسایی ضایعات جدید و پیشگیری از عوارض بلندمدت کمک میکند.
- ترکیب درمانهای موضعی و روشهای فیزیکی (کرایوتراپی یا لیزر) برای بیماران پرخطر توصیه میشود.
نقش واکسیناسیون در پیشگیری بلندمدت
واکسن HPV نه تنها باعث کاهش انتقال ویروس میشود، بلکه ریسک ضایعات پیشسرطانی و سرطانهای مرتبط، از جمله سرطان دهانه رحم، مقعد و آلت تناسلی، را کاهش میدهد. واکسیناسیون به ویژه در نوجوانان قبل از شروع فعالیت جنسی بسیار مؤثر است و در بزرگسالان نیز میتواند از ابتلا به عفونتهای جدید جلوگیری کند.
بخش 4: پیامدها و عوارض بلندمدت زگیل تناسلی (HPV)
زگیل تناسلی یا ویروس پاپیلومای انسانی (HPV) نه تنها باعث ضایعات پوستی و مخاطی میشود، بلکه در بلندمدت میتواند پیامدهای جدی برای سلامتی ایجاد کند. شناخت این عوارض برای پزشکان، مشاوران سلامت جنسی و بیماران، اهمیت بالینی و پیشگیرانه دارد. این بخش به بررسی پیامدهای سرطانزا، روانی و اجتماعی، عفونتهای مکرر و نقش واکسیناسیون میپردازد.
سرطانهای مرتبط با HPV
برخی انواع HPV با ریسک بالای سرطان مرتبط هستند. این شامل:
- سرطان دهانه رحم در زنان: شایعترین سرطان مرتبط با HPV و علت اصلی مرگومیر ناشی از سرطان در زنان کمدسترسی به مراقبتهای پزشکی است.
- سرطان مقعد و آلت تناسلی در مردان: انواع پرخطر HPV میتوانند باعث تغییرات پیشسرطانی و نهایتاً سرطان در نواحی تناسلی شوند.
- سرطان حلق و حنجره در هر دو جنس: انتقال ویروس از طریق فعالیت جنسی دهانی میتواند باعث سرطانهای سر و گردن شود.
مطالعات WHO و CDC تأکید دارند که شناسایی زودهنگام و درمان ضایعات، همراه با واکسیناسیون، میتواند ریسک این سرطانها را به میزان قابل توجهی کاهش دهد.
پیامدهای روانی و اجتماعی
تشخیص HPV میتواند تأثیرات روانی قابل توجهی داشته باشد:
- اضطراب و استرس ناشی از شناسایی ویروس و نگرانی از انتقال به شریک جنسی
- کاهش اعتماد به نفس و مشکلات در روابط جنسی
- نیاز به مشاوره روانشناسی و حمایت اجتماعی برای مدیریت احساسات منفی و ارتقای آگاهی
این پیامدها اهمیت آموزش بیمار و پشتیبانی حرفهای از افراد مبتلا را نشان میدهد و میتواند به پذیرش بهتر درمان و پیشگیری منجر شود.
عفونتهای مکرر و مقاوم به درمان
HPV میتواند در برخی افراد به شکل مزمن باقی بماند و ضایعات پس از درمان مجدداً ظاهر شوند:
- عود ضایعات پس از درمان، به ویژه در افراد با سیستم ایمنی ضعیف
- نقش سیستم ایمنی در کنترل ویروس و جلوگیری از تکثیر آن
- نیاز به نظارت طولانیمدت و استفاده از گزینههای درمان جایگزین مانند کرایوتراپی، لیزر و داروهای موضعی
پیگیری منظم بیماران باعث کاهش ریسک عود و کنترل مؤثر ویروس میشود.
پیشگیری بلندمدت و نقش واکسیناسیون
واکسن HPV یک ابزار پیشگیری بلندمدت است که میتواند انتقال ویروس و عوارض مرتبط را کاهش دهد:
- کاهش ریسک ضایعات پوستی و مخاطی و جلوگیری از پیشرفت به سرطان
- اهمیت واکسیناسیون نوجوانان قبل از شروع فعالیت جنسی برای محافظت حداکثری
- ترکیب واکسیناسیون با روشهای بهداشتی و آموزش فردی، مؤثرترین استراتژی پیشگیری
مطالعات PubMed و CDC نشان میدهد که واکسیناسیون گسترده جمعیتی میتواند شیوع HPV را کاهش داده و بار بیماریهای مرتبط با آن را در سطح جامعه کم کند.
جمعبندی پیامدهای بلندمدت
پیامدهای بلندمدت HPV شامل موارد زیر است:
- خطر بالای سرطانهای مرتبط با HPV
- تأثیر روانی و اجتماعی قابل توجه، به ویژه در افراد جوان
- احتمال عفونتهای مکرر و مقاوم به درمان
- اهمیت واکسیناسیون و پیشگیری ترکیبی برای کاهش عوارض
آگاهی بیماران و پزشکان از این پیامدها، همراه با تشخیص زودهنگام، درمان مؤثر و پیشگیری علمی، به کنترل شیوع HPV و کاهش اثرات منفی آن کمک میکند.
بخش 5: مطالعات موردی
مطالعات موردی (Case Studies) در زمینه زگیل تناسلی و HPV ابزار ارزشمندی برای درک بالینی مسیرهای انتقال، تشخیص و پیشگیری هستند. این بخش به بررسی چهار کیس تصمیممحور میپردازد که نشاندهنده پیچیدگیهای بالینی و اهمیت تشخیص دقیق ویروس پاپیلومای انسانی است. هدف این بررسی، ارائه اطلاعات کاربردی برای پزشکان، دانشجویان پزشکی و پرستاری و مشاوران سلامت جنسی است.
مطالعه موردی 1:انتقال HPV در نوجوان بدون سابقه رابطه جنسی
یک نوجوان ۱۶ ساله مراجعه کرده بود که ضایعات پوستی غیرمعمول در ناحیه تناسلی داشت. خانواده او اظهار کردند که هیچ سابقه رابطه جنسی ندارد. آزمایش HPV مثبت شد و تشخیص نشان داد ویروس از طریق تماس غیرجنسی، احتمالا استفاده مشترک از حوله یا وسایل شخصی، منتقل شده است.
این مورد اهمیت آگاهی در مورد مسیرهای غیرجنسی انتقال را نشان میدهد. بسیاری از والدین و نوجوانان تصور میکنند که HPV فقط از طریق رابطه جنسی منتقل میشود، در حالی که تماس پوستی مستقیم یا استفاده از اشیاء آلوده نیز میتواند منجر به عفونت شود.
مطالعه موردی 1:انتقال از مادر به نوزاد در حین زایمان
خانمی ۲۸ ساله با ضایعات فعال زگیل تناسلی در زمان زایمان مراجعه کرد. نوزاد پس از تولد ضایعات تنفسی خفیف داشت و آزمایش HPV مثبت شد. این کیس نشاندهنده انتقال ویروس از مادر به نوزاد است و تأکید میکند که ارزیابی بالینی مادر و مدیریت زگیلهای فعال در دوران بارداری اهمیت حیاتی دارد.
مطالعات WHO نشان میدهد که انتقال مادر به نوزاد، به ویژه در حضور ضایعات فعال، میتواند عوارضی همچون مشکلات تنفسی یا ضایعات پوستی در نوزاد ایجاد کند. بنابراین، پیشگیری از طریق درمان ضایعات قبل از زایمان و مشاوره بالینی ضروری است.
مطالعه موردی 1:انتقال پوستی بین اعضای خانواده
یک خانم ۳۵ ساله پس از مشاهده ضایعات پوستی در همسر و فرزندش مراجعه کرد. آزمایش HPV هر سه نفر مثبت شد. سابقه رابطه جنسی محافظتشده وجود داشت و هیچ تماس جنسی اضافی گزارش نشده بود. این کیس نشاندهنده امکان انتقال غیرجنسی، به ویژه در محیط خانوادگی و از طریق تماس پوستی یا وسایل مشترک، است.
این مطالعه موردی اهمیت بهداشت فردی، عدم اشتراکگذاری وسایل شخصی و آگاهیرسانی خانوادهها را برجسته میکند. حتی در افرادی که به طور فعال از محافظت استفاده میکنند، تماس غیرجنسی میتواند منجر به انتشار ویروس شود.
مطالعه موردی 1:تاثیر واکسیناسیون در پیشگیری از HPV
خانمی ۲۲ ساله که واکسن HPV دریافت کرده بود، پس از مواجهه با شریک جنسی مبتلا به ضایعات فعال، هیچ نشانهای از عفونت نشان نداد. آزمایشهای پیگیری نیز منفی بود. این کیس به وضوح نشان میدهد که واکسیناسیون نقش مؤثری در پیشگیری از انتقال و عوارض HPV دارد.
مطالعات PubMed نشان میدهد که واکسن HPV میتواند انتقال ویروس، ظهور ضایعات پوستی و مخاطی و حتی ریسک سرطانهای مرتبط با HPV را به طور قابل توجهی کاهش دهد. بنابراین، واکسیناسیون پیشگیرانه قبل از شروع فعالیت جنسی، به ویژه در نوجوانان و جوانان، توصیه میشود.
تحلیل و درسهای بالینی
این چهار مطالعه موردی نشان میدهد که:
- انتقال HPV میتواند بدون فعالیت جنسی رخ دهد و توجه به مسیرهای غیرجنسی ضروری است.
- مادران باردار با ضایعات فعال باید تحت بررسی و درمان قرار گیرند تا انتقال به نوزاد کاهش یابد.
- رعایت بهداشت شخصی و عدم اشتراک وسایل آلوده، نقش مهمی در پیشگیری دارد.
- واکسیناسیون HPV یک ابزار کلیدی برای کاهش انتقال و پیشگیری از عوارض بلندمدت است.
این کیسها نشاندهنده نیاز به آموزش، مشاوره و مدیریت بالینی دقیق برای افراد و خانوادهها هستند. همچنین، اهمیت پیگیری طولانیمدت بیماران و بررسی دورهای ضایعات، به ویژه در افراد پرخطر، به وضوح مشخص میشود.
بخش 6: نتیجهگیری
زگیل تناسلی (HPV) یکی از شایعترین عفونتهای ویروسی در جهان است که هم مردان و هم زنان را تحت تأثیر قرار میدهد. این ویروس نه تنها باعث ضایعات پوستی و مخاطی میشود، بلکه میتواند پیامدهای بلندمدت مهمی از جمله سرطانهای مرتبط، عفونتهای مکرر و تأثیرات روانی و اجتماعی داشته باشد.
اهمیت آگاهی و تشخیص زودهنگام
تشخیص زودهنگام HPV و ضایعات ناشی از آن، کلید پیشگیری از عوارض جدی است. غربالگری منظم، تست HPV DNA، کولپوسکوپی و معاینات بالینی میتوانند ضایعات پیشسرطانی و سرطانهای مرتبط را به موقع شناسایی کنند. تشخیص به موقع به بیماران این امکان را میدهد که از درمان مؤثر بهرهمند شوند و انتقال ویروس به دیگران کاهش یابد.
نقش پیشگیری و واکسیناسیون
پیشگیری، به ویژه واکسیناسیون HPV، یکی از مؤثرترین راهکارها برای کاهش شیوع ویروس است. واکسن HPV میتواند خطر ابتلا به ضایعات پوستی، ضایعات پیشسرطانی و سرطانهای مرتبط با ویروس را به میزان قابل توجهی کاهش دهد. استفاده از روشهای محافظتی در طول فعالیت جنسی و رعایت بهداشت فردی، تکمیلکننده اثر واکسیناسیون است و به کنترل انتقال غیرجنسی ویروس کمک میکند.
مدیریت بالینی و درمان
مدیریت مؤثر بیماران مبتلا به زگیل تناسلی نیازمند ترکیبی از روشهای درمانی و پیگیری طولانیمدت است. درمانهای کرایوتراپی، لیزر و داروهای موضعی میتوانند ضایعات پوستی و مخاطی را از بین ببرند، اما امکان عود وجود دارد. نظارت منظم، آموزش بیماران و حمایت روانی از آنان، بخش مهمی از مراقبت بالینی است.
پیامدهای اجتماعی و روانی
HPV نه تنها یک بیماری فیزیکی است، بلکه اثرات روانی و اجتماعی قابل توجهی دارد. اضطراب ناشی از تشخیص ویروس، نگرانی در مورد انتقال به شریک جنسی و کاهش اعتماد به نفس میتواند کیفیت زندگی افراد را تحت تأثیر قرار دهد. ارائه مشاوره روانشناسی و حمایت اجتماعی، همراه با آموزش صحیح، نقش حیاتی در کاهش این پیامدها دارد.
جمعبندی نهایی
در مجموع، HPV و زگیل تناسلی یک چالش بهداشتی چندبعدی است که نیازمند رویکرد جامع شامل:
- آگاهیبخشی و آموزش جامعه و بیماران
- تشخیص زودهنگام و غربالگری منظم
- پیشگیری از طریق واکسیناسیون و روشهای محافظتی
- درمان مؤثر و پیگیری طولانیمدت
- پشتیبانی روانی و اجتماعی
است. ترکیب این اقدامات میتواند شیوع HPV را کاهش دهد، عوارض بلندمدت آن را محدود کند و سلامت عمومی جامعه را ارتقا دهد.
آزمایشگاه پارس لب با استفاده از روشهای استاندارد، تجهیزات دقیق و امکان انجام آزمایشهای تکمیلی، شما را در مسیر تشخیص صحیح و آرامش خاطر همراهی میکند. اگر درباره زمان مناسب آزمایش، تفسیر عدد β-hCG یا تفاوت تست خون و بیبیچک سؤال دارید، با ما تماس بگیرید.
بخش7: مقالات مرتبط
۱. Human Papillomavirus‑Related Cancer Vaccine Strategies.
https://doi.org/10.3390/vaccines12111291 MDPI
2. Association of Human Papillomavirus Vaccination with Cervical Cancer Screening: A. Systematic Review and Meta‑Analysis
https://pubmed.ncbi.nlm.nih.gov/35839062/ PubMed
بخش8: منابع تخصصی
- CDC – Human Papillomavirus (HPV)
وبسایت رسمی مرکز کنترل و پیشگیری بیماریهای آمریکا (CDC) درباره HPV، راههای انتقال، پیشگیری و درمان.
🔗 https://www.cdc.gov/hpv - WHO – Human papillomavirus (HPV) and cervical cancer
وبسایت سازمان جهانی بهداشت (WHO) درباره HPV و ارتباط آن با سرطان دهانه رحم، واکسیناسیون و پیشگیری.
🔗 https://www.who.int/news-room/fact-sheets/detail/human-papillomavirus-(hpv)-and-cervical-cancer - Doorbar J. Molecular biology of human papillomavirus infection and cervical cancer. Clin Sci (Lond) 2006;110(5):525–541.
مقاله تخصصی درباره زیستشناسی مولکولی HPV و مسیرهای ایجاد سرطان دهانه رحم.
🔗 https://pubmed.ncbi.nlm.nih.gov/16511510/ - Stanley M. HPV – immune response and vaccination. Infect Agent Cancer 2010;5:19.
بررسی پاسخ ایمنی به HPV و اثربخشی واکسیناسیون علیه این ویروس.
🔗 https://infectagentscancer.biomedcentral.com/articles/10.1186/1750-9378-5-19 - Human Papillomavirus‑Related Cancer Vaccine Strategies. Vaccines 2024, 12, 1291.
مقاله مروری درباره استراتژیهای واکسیناسیون HPV و پیشگیری از سرطانهای مرتبط.
🔗 https://www.mdpi.com/2076-393X/12/11/1291 - Real‑World Effectiveness of Human Papillomavirus Vaccination Against Cervical Cancer. J Natl Cancer Inst. 2021;113(10):1329–1338.
بررسی اثر واکسیناسیون HPV در کاهش سرطان دهانه رحم در جمعیت واقعی.
🔗 https://academic.oup.com/jnci/article/113/10/1329/6227603 - Association of Human Papillomavirus Vaccination with Cervical Cancer Screening: A Systematic Review and Meta‑Analysis. PubMed 2022.
متاآنالیز درباره ارتباط واکسیناسیون HPV و رفتارهای پیشگیری مانند غربالگری سرطان.
🔗 https://pubmed.ncbi.nlm.nih.gov/35839062/ - The Quadrivalent HPV Vaccine is Protective Against Genital Warts: A Meta‑Analysis. BMC Public Health 2020;20:8753.
بررسی اثربخشی واکسن گارداسیل در پیشگیری از زگیل تناسلی.
🔗 https://bmcpublichealth.biomedcentral.com/articles/10.1186/s12889-020-08753-y - Cervical Cancer Prevention by Vaccination: Review. Front Oncol 2024;14:11075630.
مرور جامع درباره پیشگیری از سرطان دهانه رحم با واکسیناسیون
🔗 https://www.ncbi.nlm.nih.gov/pmc/articles/PMC11075630/ - Stanley M. Human papillomavirus vaccines – immune response and clinical efficacy. J Clin Virol 2012;53(3):129–136.
بررسی پاسخ ایمنی و اثربخشی بالینی واکسنهای HPV در کنترل ضایعات و سرطان.
🔗 https://pubmed.ncbi.nlm.nih.gov/23043877/